Diabète : les différents types et traitements
- Par Myriam Gorzkowski, mis à jour le 16/02/2026 à 11h02, publié le 10/07/2019 à 08h07
- Temps de lecture : ~ 0 minutes

Le diabète est une maladie chronique qui se caractérise par une hyperglycémie (excès de sucre dans le sang) due à une insuffisance ou une mauvaise utilisation de l'insuline. Cette maladie en constante évolution peut résulter de facteurs génétiques et environnementaux. Le surpoids, l'obésité, le stress ou encore le manque d'activité physique augmentent le risque de développer un diabète. Celui-ci n'est pas souvent pris au sérieux par la plupart des patients. Pourtant, les conséquences du diabète sont variées et dévastatrices : cécité, insuffisance rénale, neuropathie (atteintes des nerfs), troubles cardiovasculaires, voire le coma, et même la mort... Rassurez-vous, que vous souffriez du diabète de type 1, du diabète du type 2 ou bien du diabète gestationnel, des traitements efficaces, à base d'insuline, ainsi que du matériel médical (lecteur de glycémie) sont disponibles pour suivre et freiner l'évolution de la maladie.
L'électrode a le même rôle que la bandelette, mais elle s'avère plus innovante, car elle est plus précise, plus rapide et plus petite, demandant ainsi moins de sang. Comparée à la bandelette composée d'un produit chimique qui produit des électrons au contact du glucose, l'électrode permet au glucose sanguin d'entrer en réaction avec une électrode enzymatique constituée d'un réactif qui va produire un courant électrique que le lecteur pourra directement interpréter. Une récente innovation propose désormais un capteur sous-cutané. Porté à l'arrière du haut du bras, il comporte une petite aiguille souple qui est insérée de quelques millimètres sous la peau. Ce capteur mesure automatiquement le taux de glucose dans le liquide interstitiel et enregistre les données. Les mesures enregistrées sont transférées au lecteur chaque fois que le capteur est scanné par le lecteur ou votre smartphone. Avec cette innovation, fini les bandelettes, les lancettes et les piqûres sur le bout des doigts.
Pour plus de confort de lecture des résultats (chez les personnes âgées notamment), il existe des lecteurs de glycémie dotés d'un grand écran rétroéclairé et d'un indicateur de résultat à trois couleurs qui indique clairement si le résultat est bas, élevé ou dans l'objectif. Allant encore plus loin, certains modèles envoient des messages automatiques qui aident à suivre les progrès dans le temps.
Enfin, certains lecteurs de glycémie permettent désormais d'enregistrer et de suivre les données glycémiques sur son smartphone via des applications téléchargeables gratuitement sur l'App Store ou sur Google Play. Il est ainsi possible pour la personne diabétique d'analyser ses données dans le temps et de suivre son évolution sur plusieurs semaines, voire plusieurs mois. Les mesures peuvent également être transmises à son médecin.
Aujourd'hui, des chiens d'aide aux diabétiques existent afin de prévenir les crises, vous pouvez lire l'article sur le rôle primordial des chiens d'assistance.
Dans le diabète de type 2, non traité par insuline, il n'est pas nécessaire de mesurer sa glycémie tous les jours, sauf avis contraire du médecin. En général il est question de deux mesures par semaine, en variant l'horaire.
Pour utiliser un lecteur de glycémie, il faut veiller à se fournir régulièrement en bandelettes et en lancettes pour ne pas se trouver démuni au moment de faire la mesure. Afin de mesurer correctement votre glycémie, suivez le protocole suivant :
Certains facteurs peuvent jouer sur la précision des résultats, comme l'humidité, la température, une mauvaise utilisation des bandelettes, une déshydratation de l'utilisateur... Veillez à faire vos tests dans des conditions optimales. Ne jetez pas vos lancettes et bandelettes usagées à la poubelle : procurez-vous un collecteur d'aiguilles dans votre pharmacie, que vous ramènerez une fois plein. Vérifiez régulièrement la date de péremption de vos bandelettes.
Le diabète est un réel problème de santé publique dont les conséquences sont dramatiques. Le diabète de type 1 et le diabète de type 2 doivent être pris au sérieux et traités efficacement. Cette maladie se soigne mais ne guérit pas. Les personnes diabétiques peuvent mener une vie épanouie et active de façon autonome à la seule condition de bien respecter, durant toute son existence, son traitement, son régime alimentaire et un programme d'activité physique comme cela est recommandé. Retrouvez notre fiche conseil sur les aliments interdits diabète type 2.
À lire aussi : Bilan de santé gratuit et Maladie de Basedow : symptômes !
Les différents types de diabète
Le diabète est une maladie chronique caractérisée par une élévation anormale du taux de glucose (sucre) dans le sang, appelé hyperglycémie. La maladie est avérée si le taux de glycémie à jeun est égal ou supérieur à 1,26 g/L, à deux reprises. Cette hyperglycémie est due à une insuffisance ou une mauvaise utilisation de l'insuline. Il s'agit d'une hormone hypoglycémiante fabriquée par le pancréas, après un repas par exemple, qui a pour rôle de diminuer la glycémie en favorisant l'entrée du glucose dans les cellules. Ces dernières pourront l'utiliser comme énergie (notamment le cerveau ou le muscle) ou le stocker (comme le foie ou les cellules graisseuses). L'insuline permet ainsi de maintenir le taux de glycémie normal autour de 1 g/L. On distingue principalement deux types de diabète : le diabète de type 1 et le diabète de type 2. On retrouve également le diabète gestationnel ou le diabète secondaire à certaines maladies ou prises de médicaments.Le diabète de type 1
Moins fréquent que le diabète de type 2, le diabète de type 1, autrefois appelé diabète insulinodépendant (DID) ou diabète juvénile, survient le plus souvent chez l'enfant, l'adolescent et le jeune adulte. Le pancréas des personnes atteintes de ce type de diabète ne fabrique plus ou pas assez d'insuline, car les cellules productrices de cette hormone sont détruites par nos propres anticorps. Le diabète de type 1 est une maladie auto-immune. L'hyperglycémie apparaît rapidement et les cellules ne peuvent plus utiliser le glucose sanguin.Le diabète de type 2
Le diabète de type 2 est plus fréquent et concerne environ 90 % des cas. Il survient généralement chez les personnes âgées de plus de 40 ans. Le surpoids, l'obésité et le manque d'activité physique sont la cause révélatrice du diabète de type 2 chez des personnes génétiquement prédisposées. L'hyperglycémie provoquée par ce type de diabète peut avoir deux causes :- les cellules de l'organisme deviennent résistantes à l'insuline. Dans ce cas, le pancréas fabrique toujours de l'insuline, mais pas assez pour normaliser la glycémie : c'est l'insulinorésistance. Cette résistance est normale avec l'âge, mais elle est aggravée en cas de surpoids et d'obésité. L'hyperglycémie occasionnée par cette insuline inefficace oblige le pancréas à produire de l'insuline en grande quantité, cela s'appelle l'hyperinsulinisme.
- le pancréas, épuisé par cet excès de production d'insuline, finit par ne plus assurer une production suffisante, c'est l'insulinodéficience.
Le diabète gestationnel
Le diabète gestationnel, ou diabète de grossesse, se manifeste par une augmentation de la glycémie vers la fin du 2e trimestre de la grossesse. Cet état physiologique cause naturellement une résistance des cellules à l'action de l'insuline par les hormones du placenta. Le pancréas doit alors augmenter sa production d'insuline pour contrebalancer l'effet de ces hormones. Malheureusement, chez certaines femmes, le pancréas ne produit pas ce surplus d'insuline. Chez elles, s'installe alors une hyperglycémie, c'est le diabète gestationnel. Certaines femmes ont plus de risques de développer un diabète de grossesse. On peut citer les femmes âgées de 35 ans ou plus et les femmes en surpoids. La présence de diabète de type 2 dans la famille et le fait d'avoir déjà accouché d'un bébé de plus de 4 kg sont également des facteurs favorisants. Dans la majorité des cas, le diabète gestationnel disparaît après l'accouchement, mais la mère devient à risque de développer le diabète de type 2 dans les années qui suivent.Le traitement du diabète
Le traitement du diabète de type 1
Le pancréas ne fabricant plus du tout d'insuline, le seul traitement est de pallier ce manque en apportant de l'insuline soit sous forme d'injections quotidiennes à l'aide d'une seringue pour insuline (avec une seringue 29G ou un stylo), notamment de la marque BD Medical, soit avec une pompe à insuline. Cette dernière est un petit appareil portable destiné à administrer l'insuline en perfusion 24h sur 24. L'injection est la seule forme pour administrer de l'insuline, car elle est détruite par les sucs digestifs si elle est prise par voie orale. La personne diabétique de type 1 dépend donc d'apport régulier d'insuline pour stopper l'évolution de la maladie et ses complications. La dose quotidienne d'insuline dépend de nombreux paramètres (âge, poids, habitudes de vie…) et doit être réévaluée régulièrement par le médecin.Le traitement du diabète de type 2
Le diabète de type 2 se traite dans un premier temps par des mesures hygiéno-dététiques et une activité physique régulière. Le médecin peut également prescrire des médicaments dit « antidiabétiques », à prendre par voie orale. Certains agissent sur l'insulinorésistance et d'autres sont insulinosécréteurs, c'est à dire qu'ils favorisent la sécrétion de l'insuline par le pancréas. Des injections d'insuline peuvent être proposées en complément lorsque la carence en insuline est trop importante.Le traitement du diabète gestationnel
Comme pour le diabète de type 2, le traitement du diabète gestationnel se base en priorité sur des mesures hygiéno-diététiques. L'insuline est réservée aux femmes pour qui ces mesures ne suffisent pas pour équilibrer la glycémie. Les antidiabétiques oraux ne sont pas indiqués chez la femme enceinte.Le lecteur de glycémie, qu'est-ce que c'est ?
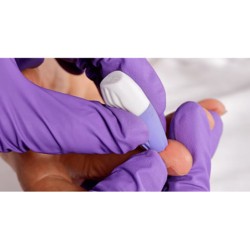
Pour limiter les effets néfastes du diabète, il est important, d'une part, de bien suivre son traitement médicamenteux et les règles hygiéno-diététiques et, d'autre part, de bien surveiller sa glycémie par le biais d'un lecteur de glycémie. Cet outil, appelé aussi glucomètre, permet de contrôler le taux glucose dans le sang. Les lecteurs de glycémie que l'on trouve aujourd'hui sur le marché sont légers, faciles à transporter et proposent surtout une analyse rapide et fiable de la glycémie. Le kit de surveillance de la glycémie doit se composer de plusieurs éléments pour faire la mesure : le stylo autopiqueur, la lancette, la bandelette ou électrode et le lecteur.La lancette et le stylo autopiqueur
La lancette est une fine aiguille à insérer dans un stylo autopiqueur. L'ensemble permet de prélever une goutte de sang sur la pulpe du doigt pour procéder à son analyse. Petit, léger et discret, le stylo autopiqueur propose généralement plusieurs profondeurs de piqûre pour s'adapter au mieux à la nature de la peau et limiter la douleur. Toutes les lancettes sont à usage unique. Certaines sont disponibles à l'unité et d'autres sont disponibles en barillet pour simplifier leur utilisation. La marque Ypsomed, par exemple, propose des lancettes stériles multicolores.La bandelette et l'électrode
La bandelette permet de recevoir la goutte de sang prélevée par la lancette. Elle s'insère ensuite dans le lecteur pour réaliser la mesure de la glycémie. La bandelette est à usage unique, automatiquement étalonnée et composée d'un produit chimique réactif nécessaire pour que l'appareil puisse faire l'analyse. Certains lecteurs de glycémie, notamment de la marque Freestyle disposent de la dernière technologie sans bandelettes unitaires. Ils s'utilisent avec des cassettes contenant plusieurs tests sur une seule et même bandelette pour des mesures en continu. Ainsi, il n'y a plus de bandelettes réactives à manipuler ou à éliminer à chaque mesure.L'électrode a le même rôle que la bandelette, mais elle s'avère plus innovante, car elle est plus précise, plus rapide et plus petite, demandant ainsi moins de sang. Comparée à la bandelette composée d'un produit chimique qui produit des électrons au contact du glucose, l'électrode permet au glucose sanguin d'entrer en réaction avec une électrode enzymatique constituée d'un réactif qui va produire un courant électrique que le lecteur pourra directement interpréter. Une récente innovation propose désormais un capteur sous-cutané. Porté à l'arrière du haut du bras, il comporte une petite aiguille souple qui est insérée de quelques millimètres sous la peau. Ce capteur mesure automatiquement le taux de glucose dans le liquide interstitiel et enregistre les données. Les mesures enregistrées sont transférées au lecteur chaque fois que le capteur est scanné par le lecteur ou votre smartphone. Avec cette innovation, fini les bandelettes, les lancettes et les piqûres sur le bout des doigts.
Le lecteur de glycémie
Le glucomètre permet d'analyser et d'enregistrer des résultats via la bandelette où est déposée la goutte de sang. Chez Pharma GDD, vous retrouverez de nombreux modèles de lecteurs de glycémie. Chacun d'entre eux présente des avantages et des fonctionnalités spécifiques. Certains lecteurs peuvent par exemple vous avertir en cas de risque d'hypoglycémie, effectuer des rappels de glycémie post-prandiale et calculer la moyenne de glycémies mesurées.Pour plus de confort de lecture des résultats (chez les personnes âgées notamment), il existe des lecteurs de glycémie dotés d'un grand écran rétroéclairé et d'un indicateur de résultat à trois couleurs qui indique clairement si le résultat est bas, élevé ou dans l'objectif. Allant encore plus loin, certains modèles envoient des messages automatiques qui aident à suivre les progrès dans le temps.
Enfin, certains lecteurs de glycémie permettent désormais d'enregistrer et de suivre les données glycémiques sur son smartphone via des applications téléchargeables gratuitement sur l'App Store ou sur Google Play. Il est ainsi possible pour la personne diabétique d'analyser ses données dans le temps et de suivre son évolution sur plusieurs semaines, voire plusieurs mois. Les mesures peuvent également être transmises à son médecin.
Quand et comment mesurer sa glycémie ?
Pour la personne diabétique de type 1, la mesure de la glycémie doit se faire plusieurs fois par jour. C'est le médecin qui définit le rythme des contrôles. Généralement, il est recommandé de faire au moins quatre fois par jour une automesure. Ces contrôles ont lieu principalement le matin à jeun, avant et après chaque repas, et avant le coucher. La mesure de la glycémie peut aussi être effectuée avant et après un effort physique, en cas de maladie, en cas d'un repas de fête, etc. L'hyperglycémie doit être surveillée mais l'hypoglycémie (baisse du taux de sucre dans le sang) doit aussi être contrôlée pour éviter les malaises.Aujourd'hui, des chiens d'aide aux diabétiques existent afin de prévenir les crises, vous pouvez lire l'article sur le rôle primordial des chiens d'assistance.
Dans le diabète de type 2, non traité par insuline, il n'est pas nécessaire de mesurer sa glycémie tous les jours, sauf avis contraire du médecin. En général il est question de deux mesures par semaine, en variant l'horaire.
Pour utiliser un lecteur de glycémie, il faut veiller à se fournir régulièrement en bandelettes et en lancettes pour ne pas se trouver démuni au moment de faire la mesure. Afin de mesurer correctement votre glycémie, suivez le protocole suivant :
- lavez-vous les mains au savon, sans utiliser d'autres produits (crème hydratante, lotion, alcool médical, etc.) qui pourraient fausser les résultats ;
- insérez une bandelette dans le lecteur de glycémie ;
- à l'aide du stylo autopiqueur, prélevez une goutte de sang et approchez la bandelette pour les mettre en contact. L'appareil calcule alors votre taux de glycémie ;
- n'utilisez qu'une seule fois les lancettes et bandelettes.
Certains facteurs peuvent jouer sur la précision des résultats, comme l'humidité, la température, une mauvaise utilisation des bandelettes, une déshydratation de l'utilisateur... Veillez à faire vos tests dans des conditions optimales. Ne jetez pas vos lancettes et bandelettes usagées à la poubelle : procurez-vous un collecteur d'aiguilles dans votre pharmacie, que vous ramènerez une fois plein. Vérifiez régulièrement la date de péremption de vos bandelettes.
Le diabète est un réel problème de santé publique dont les conséquences sont dramatiques. Le diabète de type 1 et le diabète de type 2 doivent être pris au sérieux et traités efficacement. Cette maladie se soigne mais ne guérit pas. Les personnes diabétiques peuvent mener une vie épanouie et active de façon autonome à la seule condition de bien respecter, durant toute son existence, son traitement, son régime alimentaire et un programme d'activité physique comme cela est recommandé. Retrouvez notre fiche conseil sur les aliments interdits diabète type 2.
À lire aussi : Bilan de santé gratuit et Maladie de Basedow : symptômes !